Nouvelles et informations
Qui sommes-nous?
Le bureau
Revue de la SEVG
Nous contacter
Mentions légales
Plan du site

L’OEUVRE HUMANITAIRE DE LA FRANCE AU SAHARA
Le Service de santé des armées dans les Territoires du Sud algérien (1900 – 1976)
L’oeuvre humanitaire de la France et du Service de
santé des armées, si dense et si vaste à travers le
monde, reste une épopée trop souvent méconnue.
Aussi témoignerai-je de cette action uniquement au
Sahara, dans les Territoires du Sud algérien, pendant
trois quarts de siècle, de 1900 à 1976. En août 1953,
je gagnais mon poste, l’oasis d’In Salah, au coeur du
Tidikelt, à 1 000 km au sud d’Alger, avec l’unique
mission d’assistance médicale aux populations.
Sahara, mirages émouvants ; immensité aride et fauve
où nomadisent les pasteurs ; rares îlots de verdure
– les oasis – où vivent leurs habitants, les Harratin,
anciens esclaves des Arabes, libérés à notre arrivée.
Ceux qui y ont vécu assez longtemps échappent au
« cafard » dû au climat et l’isolement. Chez certains
d’entre eux, l’âme s’exalte : c’est l’envoûtement du
Sahara pour Charles de Foucauld et Ernest Psichari.
Si ce mysticisme peut faire rêver, la réalité a une
autre facette. Avant l’arrivée des premiers français,
descendus de l’Algérie vers la Croix du Sud, les
autochtones étaient continuellement victimes de la
famine, des épidémies, des pillards et de l’esclavage.
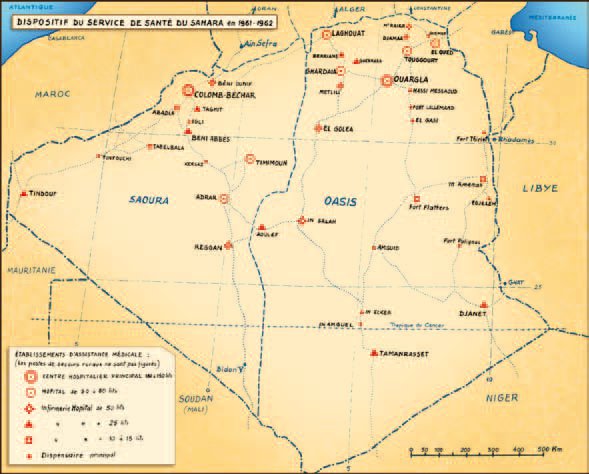
« Je formule le voeu, écrivait, en 1958, le docteur Edmond Sergent, membre de l’Institut, directeur de l’Institut Pasteur d’Algérie, que l’oeuvre de science et de bienfaisance, accomplie par les médecins des Territoires du Sud, serve de modèle à ceux appelés à la poursuivre ». Ce schéma permet de situer les Territoires du Sud, trois fois plus étendus que la France, avec ses deux grands départements : la Saoura et les Oasis.
Organisation générale de l’assistance médicale au Sahara
Dès les premiers temps de l’installation française en Algérie, en 1830, le commandement avait le souci de faire assurer les soins aux autochtones dans ses formations sanitaires. Cette pratique avait remporté un grand succès auprès des habitants. Aussi, lors de l’occupation du Sahara, après les combats d’In Salah et d’In Rhar, pour protéger la mission scientifique Flamand-Pein, en 1900, le Service de santé a poursuivi cette oeuvre. Avant 1918, les médecins relevaient des divisions d’Alger, Oran ou Constantine. Le décret du 15/02/1918 crée une direction du Service de santé des Territoires du Sud, à Alger, dépendante du Gouvernement général, pour l’assistance médicale indigène, et du Commandement, pour le service médical des troupes. Les médecins sortent de l’École du Service de santé de Lyon. Une solide formation technique sera reprise à l’École d’application du Val-de-Grâce, à Paris, pendant un an. Puis, départ pour Alger avec deux stages de perfectionnement : l’un, au laboratoire saharien de l’Institut Pasteur ; l’autre, à la clinique ophtalmologique de l’hôpital universitaire Mustapha. Le premier titulaire de cette chaire fut le professeur Cange, ancien du Val-de-Grâce. Je rappellerai que la première école de médecine d’Alger fut créée, dès 1832, par J.-B. Baudens, chirurgien des armées, installée dans les jardins du Dey, futur hôpital militaire Maillot, avec des bourses pour les autochtones. Après une éclipse, liée aux atermoiements des gouvernements successifs, elle redevint école de médecine en 1856. Dans cet hôpital Maillot, en 1890, Hyacinthe Vincent débute ses recherches sur la vaccination antityphoïdique qui protégera plus de 14 millions de civils et de militaires dès 1914. L’école de médecine, installée plus tard au coeur d’Alger, fut promue faculté, dépendante de Montpellier jusqu’en 1909, date de son plein exercice. Après cette parenthèse, revenons à notre formation. Elle se complétait par des stages à l’hôpital militaire Maillot d’Alger : gardes de nuit à la maternité, formation radiologique et stomatologique. Cette préparation s’avérait indispensable pour ces médecins qui seront isolés, loin des grands centres techniques. La durée du séjour, fixée à deux ans, peut l’être à trois dans les zones climatiques modérées. Arrivé en 1953 à In Salah, je peux attester cette continuité médicale depuis 1900. Le nombre des médecins s’est accru considérablement : 20 en 1918, puis 70 par an, jusqu’en 1976, tous hors cadre, affectés aux soins populations.
Les circonscriptions médicales
Les circonscriptions médicales, 15 en 1918 et 35 en 1960, sont centrées sur les établissements de l’assistance médicale : infirmeries-hôpitaux et formations secondaires. Les infirmeries servent à la fois d’hôpitaux et de dispensaires. La première est créée, en 1905, à Béni Ounif parle médecin-major Henri Foley. Il devint, en 1918, le premier directeur du Service de santé des Territoires du Sud, avant d’assurer la chefferie des laboratoires sahariens de l’Institut Pasteur d’Alger, de 1922 à 1956 ; 15 infirmeries existent en 1918, 23 en 1928, dans les principales oasis, et à cette époque, toutes dans des locaux en pisé, éclairés à la lampe à pétrole.



Le développement croissant des besoins oblige l’administration à réaliser un programme de constructions en dur. Djelfa (1928), Laghouat (1929) Touggourt et El-Goléa (1934), Colomb Bechar et Fort Polignac (1936), Tamanrasset (1937). Reprise après les hostilités. Biskra et Kenadza (1945), Guerrara (1946), Beni Abbes (1948) Ouargla et Adrar (1950), Djemaa, Tindouf et Timimoune en 1951. Aoulef et Taghit (1952), Metlili-les-Chambas (1953), In Salah que j’ai inaugurée en 1954, Djanet (1956), Ghardaïa et Berriane (1958). À Laghouat, après un dispensaire en 1949, sont créés un pavillon de chirurgie et une maternité en 1956 ; un pavillon de contagieux à Djelfa et une infirmerie-hôpital de cent lits à El Oued. Il existait en 1960 26 infirmeries-hôpitaux. Le nombre de lits dépasse en 1960 le millier, auxquels s’ajoutent ceux des hôpitaux militaires de Colomb-Béchar (120) et d’Ouargla (80). Les infirmeries-hôpitaux sont pourvues de matériels et d’un outillage technique de qualité avec salle d’opération, maternité, pharmacie, laboratoire de microscopie et installation radiologique. Les formations secondaires sont implantées dans les oasis satellites. Les infirmiers donnent les soins courants entre les visites médicales et servent d’agents de renseignement sanitaire en cas de menace d’épidémie ou de malade intransportable. Le nombre de ces dispensaires, d’importance primordiale, s’est accru : 25 en 1930, 51 en 1940 et 135 en 1960.
Fonctionnement de l’assistance médicale au Sahara
Jusqu’en 1918, le médecin n’avait qu’un infirmier local. Dès 1945 existent 246 personnels, et en 1960, 419 : 13 sages-femmes, 2 assistantes médicosociales, 41 infirmiers et 363 personnels communaux. Diversifié, le fonctionnement de l’assistance médicale permet d’assurer : les consultations ; les soins dans les infirmeries ; la prophylaxie contre les épidémies ; la protection maternelle et infantile ; la surveillance médicale des écoles ; le service d’hygiène publique et les travaux scientifiques.
90 à 100 % des autochtones apprécient le service des consultations gratuites. Sur une population d’un million d’habitants, en 1960, près de 3 000 000 de consultations et soins sont donnés. Les enfants prédominent à 50 %.
Depuis 1945, chaque médecin dispose d’un véhicule en remplacement du chameau. Des tournées médicales, de visites et de vaccinations, ont lieu en tribus, régulièrement, et aussi au moment des rassemblements saisonniers des nomades. C’était l’occasion de repas frugaux chez le chef du village. Après les vaccinations, assis en tailleur sur un vieux tapis, à même le sable, nous partagions un maigre couscous, un oeuf, quelques dattes et du thé. À partir de 1951, six camions équipés en dispensaires, circulent dans les localités dépourvues de poste de secours. L’hospitalisation a été plus difficile à accepter, surtout pour les femmes : 1 000 en 1918, 2 000 en 1938. Dès 1941, grâce à l’augmentation du personnel féminin et des postes secondaires, on va enregistrer un mouvement de hausse ininterrompu avec 15 000 admissions en 1960 et 245 000 journées de traitement.
Lutte contre les épidémies et fléaux sociaux
Plus encore que la médecine individuelle, le Service de santé a dû assurer ici, comme dans tous les pays sousdéveloppés où il a oeuvré, une médecine collective, à la fois préventive et curative, de lutte contre les épidémies et fléaux sociaux. Cette action est restée prépondérante jusqu’en 1976 : si les grands dangers d’autrefois ont été vaincus, l’endémie perdure. Seule la variole a été éradiquée, grâce à la vaccination généralisée. L’emploi depuis 1945 des insecticides chlorés a constitué une révolution dans la lutte contre les insectes et les ectoparasites.
Le typhus exanthématique, endémique dans toute l’Afrique du Nord, a eu des manifestations graves dans les Territoires du Sud de 1918 à 1924. Une explosion massive survient pendant la guerre, entre 1941 et 1946, concomitante d’une pandémie nord-africaine, coïncidant avec la disette et les pénuries. Au Sahara, il y eut près de 9 000 cas et 2 102 décès. Plus un seul cas de typhus après 1951, en raison d’une désinsectisation massive et des vaccinations antérieures : 325 000, entre 1942 et 1945.
 La fièvre récurrente – à poux – évolue entre 1944
et 1946 sous forme d’une pandémie nord-africaine
avec, au Sahara, plus de 20 000 cas et 720 décès.
Je rappellerai la
d é c o u ve r t e p a r
Henry Foley et
Edmond Sergent,
à Béni Ounif, en
1908, du rôle du pou
dans la transmission
de la maladie, et
pour la première
fois au monde,
du rôle du pou en
pathologie humaine.
Le 28 janvier 1917,
Henri Foley, en pleine bataille de la Somme, reçoit
le prix Monthyon de l’Académie des Sciences, pour
ses travaux sur la fièvre récurrente et le typhus.
Charles Nicolle obtiendra le prix Nobel en 1928 pour
les mêmes découvertes, postérieures de quatre ans.
Comme pour le typhus, avec la désinsectisation, plus
de fièvre récurrente après 1951.
La fièvre récurrente – à poux – évolue entre 1944
et 1946 sous forme d’une pandémie nord-africaine
avec, au Sahara, plus de 20 000 cas et 720 décès.
Je rappellerai la
d é c o u ve r t e p a r
Henry Foley et
Edmond Sergent,
à Béni Ounif, en
1908, du rôle du pou
dans la transmission
de la maladie, et
pour la première
fois au monde,
du rôle du pou en
pathologie humaine.
Le 28 janvier 1917,
Henri Foley, en pleine bataille de la Somme, reçoit
le prix Monthyon de l’Académie des Sciences, pour
ses travaux sur la fièvre récurrente et le typhus.
Charles Nicolle obtiendra le prix Nobel en 1928 pour
les mêmes découvertes, postérieures de quatre ans.
Comme pour le typhus, avec la désinsectisation, plus
de fièvre récurrente après 1951.
La variole a provoqué d’importantes épidémies. Les dernières remontent à 1914-1926. Les bouffées des années 1942 à 1948, à Biskra, El Oued, Djelfa et Timimoune, se manifestent par 500 cas en 1945 et 200 en 1946. La courbe s’abaisse au voisinage de zéro en 1952, grâce aux vaccinations régulièrement pratiquées, après établissement de listes d’individus par les Officiers des Affaires sahariennes, en liaison avec les Caïds, chefs de village. En 1955, 242 291 vaccinations, auxquelles j’ai participé dans mon secteur du Tidikelt, sont effectuées.
Les maladies vénériennes étaient répandues, en particulier chez les Touaregs, au matriarcat réputé pour ses cours d’amour. Le taux de morbidité de la syphilis a baissé, grâce aux antibiotiques. Par contre, les gonococcies aiguës ou chroniques restaient fréquentes chez les nomades, mais persuadés d’avoir uriné contre le vent de sable, ils bloquaient l’enquête épidémiologique ! Un dispensaire antivénérien par infirmerie assure la surveillance bihebdomadaire des prostituées.
Le paludisme a toujours revêtu un caractère endémique dans les oasis hyperirriguées. Dès 1918, une impulsion est donnée à cette lutte, grâce aux travaux d’Henry Foley, à Béni Ounif, de 1907 à 1914, mais aussi, riche des enseignements tirés de l’oeuvre antérieure d’un médecin militaire, François Étienne Maillot, dès 1834, sur la quinine à forte dose, l’opposant à Broussais : elle lui permit de guérir l’affection et de différencier les « fièvres ». Une aggravation survient pendant la guerre 39-45 par manque de quinine et de personnel et par l’abandon de la lutte anti-larvaire. De 1945 à 1953, de grandes réalisations sont reprises : lutte contre les anophèles, au moyen des insecticides, lutte antilarvaire par la réintroduction de gambusias dans les oasis, commencée dès 1931. Mais aussi, par de grands travaux d’assèchement et de drainage : ils débutent par les mesures journalières d’évacuation de l’eau des jardins des palmeraies dans des canaux, conduisant l’eau vers des lacs artificiels. Ces lacs, situés à plus de 5 km de l’oasis, dans le sens des vents dominants, empêchent le retour des anophèles ; lutte enfin contre l’agent de la malaria, à l’aide des antipaludéens. Grâce à toutes ces mesures, on assiste à l’extinction du fléau.
 Je rappellerai la
d é c o u v e r t e d u
p l a s m o d i u m , à
l’hôpital militaire
de Constantine en
1878, par Alphonse
Laveran, professeur
agrégé du Val-de-
Grâce. Le paludisme
recule mais il n’est
pas vaincu. Dès
le fléchissement
de la lutte, dès les
modifications du
régime hydraulique,
un paludisme intense
réapparaît, ainsi en 1944 à Béni Ounif et en 1953 dans
le Mzab. Après notre départ, encore dans le Mzab, une
épidémie brutale fit rechercher d’abord le typhus et la
typhoïde : il y a près de 200 morts quand on évoque
enfin le paludisme.
Je rappellerai la
d é c o u v e r t e d u
p l a s m o d i u m , à
l’hôpital militaire
de Constantine en
1878, par Alphonse
Laveran, professeur
agrégé du Val-de-
Grâce. Le paludisme
recule mais il n’est
pas vaincu. Dès
le fléchissement
de la lutte, dès les
modifications du
régime hydraulique,
un paludisme intense
réapparaît, ainsi en 1944 à Béni Ounif et en 1953 dans
le Mzab. Après notre départ, encore dans le Mzab, une
épidémie brutale fit rechercher d’abord le typhus et la
typhoïde : il y a près de 200 morts quand on évoque
enfin le paludisme.
La lutte contre les maladies oculaires reste primordiale au Sahara. Le trachome demeure la plaie des oasis : comme dans le monde entier, il s’avère le grand responsable des cécités. Il frappe la majorité des populations sédentaires et aussi des nomades. D’où l’intérêt des 135 dispensaires, avec un infirmier assurant l’instillation des collyres et la mise en oeuvre précoce du traitement, lors des consultations des mères et nourrissons. Dans les écoles, tous les jours, les enseignants, avec les infirmières, traitent les yeux des enfants. On relève un grand nombre d’interventions chirurgicales oculaires sur les registres d’infirmerie depuis 1941, 32 624, le plus souvent pour trichiasis.
J’insisterai sur la mission ophtalmologique, dirigée par le docteur Renée Antoine, élève du professeur Cange. De 1944 à 1962, elle effectue 46 missions, préparées par les médecins des oasis, soit 2 à 3 tournées annuelles de 20 jours, avec à son actif plus de 35 000 consultations et 3 300 interventions chirurgicales. Je tiens à souligner le dévouement de cette femme d’exception, décédée il y a quelques années à Aix-en- Provence, officier de la Légion d’honneur et médaille d’or de la ligue internationale contre le trachome.
 La tuberculose constituait le fléau le plus important
après le trachome en 1962. La seule prophylaxie,
en attendant l’élévation du niveau de vie, résidait
dans la vaccination collective au moyen du BCG,
mis au point par le médecin-général Albert Calmette,
directeur de l’Institut Pasteur de Lille, et Camille
Guérin, vétérinaire et biologiste d’Alfort. Calmette fut
chargé, en 1909, par Émile Roux, de créer l’Institut
Pasteur d’Alger, aidé du docteur Edmond Sergent qui
lui succédera dès 1912. De 1950 à 1956, la mission
itinérante du Gouvernement général de l’Algérie, avec
la participation des 70 médecins des oasis, effectuera
près de 450 000 contrôles par l’intradermo-réaction à
la tuberculine et vaccinera par le BCG, près de 120 000
sujets de moins de trente ans.
La tuberculose constituait le fléau le plus important
après le trachome en 1962. La seule prophylaxie,
en attendant l’élévation du niveau de vie, résidait
dans la vaccination collective au moyen du BCG,
mis au point par le médecin-général Albert Calmette,
directeur de l’Institut Pasteur de Lille, et Camille
Guérin, vétérinaire et biologiste d’Alfort. Calmette fut
chargé, en 1909, par Émile Roux, de créer l’Institut
Pasteur d’Alger, aidé du docteur Edmond Sergent qui
lui succédera dès 1912. De 1950 à 1956, la mission
itinérante du Gouvernement général de l’Algérie, avec
la participation des 70 médecins des oasis, effectuera
près de 450 000 contrôles par l’intradermo-réaction à
la tuberculine et vaccinera par le BCG, près de 120 000
sujets de moins de trente ans.
La protection maternelle et infantile s’est développée, dès 1927, avec la création de l’oeuvre « des mères et nourrissons ». Toute mère présentant son enfant à la consultation bénéficie de secours en nature. En 1960, on relevait 70 000 consultations pour un chiffre de 10 000 nourrissons inscrits, permettant, lors d’un contrôle mensuel, la vaccination antivariolique et le traitement du trachome. En matière d’accouchement, il faut souligner la facilité avec laquelle les musulmanes ont fini par accepter le secours du médecin. Ainsi, entre 1950 et 1960, ont été pratiqués près de 15 000 accouchements, dans les maternités ou à domicile. En deux ans, à In Salah, avec les infirmières, nous avons mis au monde, pour des cas difficiles, une quarantaine d’enfants.
Le service d’hygiène scolaire inclut les examens de contrôle (cuti-réactions et radioscopies pulmonaires), les vaccinations, les visites trimestrielles et les soins quotidiens. Après chaque fête de circoncision, le Caïd nous envoyait les petits opérés, tenant leur robe à distance, pour la désinfection d’usage. L’effectif des écoliers sous contrôle médical, de quelques centaines en 1918, atteignait 10 000 en 1947 et dépassait 20 000 en 1958.
 Les médecins, membres de la commission municipale
d’hygiène, donnent leur avis sur toutes les questions
de salubrité : eau, matières usées, habitat et surtout
mesures prophylactiques contre les épidémies. En
l’absence de vétérinaire, les médecins se chargent des
visites sanitaires des viandes et des abattoirs.
Les médecins militaires ont apporté leur contribution
à l’oeuvre d’exploration scientifique du Sahara
entreprise par l’Institut Pasteur d’Alger. Sous la
direction d’Henry Foley, les travaux se sont multipliés
pendant près de 60 ans. Ils embrassent les maladies
humaines, l’anthropologie, la pathologie vétérinaire,
la botanique et la zoologie. Chaque médecin, à l’issue
de son séjour, devait publier une étude historique,
géographique et médicale de son secteur. Le
Bulletin de Pathologie exotique et les Archives de
l’Institut Pasteur d’Alger reçoivent ainsi plus de 300
publications. J’ai puisé tous les renseignements de cet
exposé dans ma propre monographie sur le Tidikelt,
dans la synthèse faite par l’un des derniers directeurs
des Territoires du Sud et dans une thèse de Lyon
(1992) sur « les Toubibs sahariens ».
Les médecins, membres de la commission municipale
d’hygiène, donnent leur avis sur toutes les questions
de salubrité : eau, matières usées, habitat et surtout
mesures prophylactiques contre les épidémies. En
l’absence de vétérinaire, les médecins se chargent des
visites sanitaires des viandes et des abattoirs.
Les médecins militaires ont apporté leur contribution
à l’oeuvre d’exploration scientifique du Sahara
entreprise par l’Institut Pasteur d’Alger. Sous la
direction d’Henry Foley, les travaux se sont multipliés
pendant près de 60 ans. Ils embrassent les maladies
humaines, l’anthropologie, la pathologie vétérinaire,
la botanique et la zoologie. Chaque médecin, à l’issue
de son séjour, devait publier une étude historique,
géographique et médicale de son secteur. Le
Bulletin de Pathologie exotique et les Archives de
l’Institut Pasteur d’Alger reçoivent ainsi plus de 300
publications. J’ai puisé tous les renseignements de cet
exposé dans ma propre monographie sur le Tidikelt,
dans la synthèse faite par l’un des derniers directeurs
des Territoires du Sud et dans une thèse de Lyon
(1992) sur « les Toubibs sahariens ».
Et les maladies neuropsychiatriques ? Généraliste, j’ai examiné, une fois, un malade agité et confus. Après interrogatoire de la famille, on apprenait qu’il s’était gavé de sauterelles grillées, appréciées lors des invasions de ces insectes orthoptères. Or ces sauterelles avaient dévoré une plante réputée nocive, dont j’adressai un exemplaire au laboratoire saharien de l’Institut Pasteur. Celui-ci déterminait une solanacée. Il s’agissait bien d’un état confuso-onirique, toxique, par la jusquiame.
Quelques souvenirs
Le climat du grand désert restera toujours éprouvant, 52° à l’ombre pendant quatre mois à In Salah et Aoulef, les oasis les plus chaudes. Les vents de sable soufflaient 200 jours par an. Un épisode médico-légal m’a permis de constater le décès en plein été, de deux autochtones, employés des pétroliers. Sortis de leur tente, la nuit, pour uriner, par fort vent de sable et sans visibilité, ils avaient négligé de tenir la corde fixée à leur abri, sécurisant fil d’Ariane. Ils furent retrouvés, le lendemain, cent mètres plus loin, la peau collée aux os, momifiés. Sous le soleil « enragé », comme l’écrivait un numide romanisé, le travail est exténuant, avec pour unique compensation, des spectacles exaltants. Ainsi, l’envoûtante couleur améthyste du plateau du Tadémaït, dominant In Salah, au coucher du soleil. Aussi, ce coin de palmeraie du Ksar El Arab, qu’ensevelit peu à peu la dune dévorante : on y voit encore, à demi enfouie, la maison de repos du Père de Foucauld ; ou encore, le puits artésien d’El Barka, avec sa piscine d’eau glauque où se reflètent les palmiers aux couleurs changeantes et ses peignes de distribution à l’irrigation contrôlée, permettant un arrosage adapté aux besoins de chaque fellah. Seul médecin pour les 20 000 habitants du Tidikelt Oriental, j’ai rarement au cours de mes tournées, pu m’asseoir sur une dune et me dire, comme Saint-Exupéry, « On ne voit rien, on n’entend rien. Et cependant quelque chose rayonne en silence ». Théodore Monod, un sourire sarcastique aux lèvres, remarquait : « Je ne crois pas que la fréquentation des déserts favorise la vie spirituelle. En tout cas, on a du temps. On s’ennuie énormément à chameau. On ne peut pas lire. On peut méditer, réfléchir à beaucoup de choses, mais on pense surtout à des verres de citronnade et à des portions de camembert ». Nous vivions dans des maisons en pisé ; le groupe électrogène dispensait son courant de 20 heures à 22 heures L’été, la chaleur excessive nous obligeait à dormir sur la terrasse : la dérive des étoiles nous fascinait.
Quelques vers du médecin général Edmond Reboul scintillent dans ces nuits sahariennes :
Lorsque tombe le soir, une brume vermeille
Se dissipe au couchant. Le ksar, le minaret
Découpent leurs créneaux et Vénus apparaît.
Dans l’ombre et la fraîcheur, le Sahara s’éveille.
Là-haut, à chaque instant, s’éclaire une merveille,
Un gracile croissant – un arc, un fil discret –
Brille et la voûte alors révèle son secret,
Le trésor d’une nuit à nulle autre pareille.
Tant d’éclats, de saphir, rubis et diamant
Jonchent désordonnés, l’immense firmament
Que le ciel s’illumine, étrange, énigmatique.
Nul ne peut déchiffrer ce cosmique Talmud,
Mais qu’importe à celui qui vint pour voir, mythique,
Dans la nuit du désert, monter la croix du Sud.
Après le rêve, le labeur reprenait chaque matin. Mais quel réconfort que la reconnaissance des autochtones témoignant leur gratitude envers les médecins par une complète confiance et leur amitié !
Que s’est-il passé après 1962 ?
Un protocole entre l’Algérie et la France consacre, en 1963, la Mission médicale française au Sahara, prolongeant l’action entreprise depuis 1900, avec un effectif de 71 médecins. En 1976, les relations se dégradent et le France rapatrie la mission saharienne. Mais n’oublions pas que plus de 6000 médecins et 400 pharmaciens coloniaux ont quadrillé une partie de l’Asie, de l’Océanie et de l’Afrique et lutté, pendant un siècle et demi, contre les grandes endémies. Ces dernières étaient enrayées, la famine et l’esclavage disparus et les ethnies ne s’entre-tuaient plus. La France a laissé à l’ex-empire colonial 41 grands hôpitaux, 593 hôpitaux secondaires, 350 hypnoseries et léproseries, 5 000 dispensaires, 3 000 maternités, des facultés de médecine (Pondichéry, Tananarive, Hanoï, Saïgon, Dakar), 14 Instituts Pasteur. Et en Algérie, Tunisie, Maroc, trois facultés, trois Instituts Pasteur et des milliers d’hôpitaux, maternités et dispensaires, pratiquement dans chaque village et oasis, ainsi qu’au Fezzan, la Lybie actuelle : « Qui a fait mieux et où ? », déclarait en public le doyen Maurice Payet, à Dakar. De retour au Sahara, en voyage organisé en 1988, trente-trois ans après notre séjour dans le Tidikelt, nous nous sommes arrêtés à In Salah. Le téléphone arabe avait fonctionné. Nous fûmes invités à boire le thé dans la famille de mon ancien infirmier-chef, Si Chérif. Quelle émotion de retrouver dans sa maison toute l’équipe ancienne d’infirmières et infirmiers ! Permettez-moi de vous avouer, cinquante-huit ans après, l’émotion ressentie à évoquer l’engagement et l’abnégation de mes nombreux prédécesseurs, et ma modeste contribution – expérience si enrichissante – : j’avais vingt-six ans…
Je voudrais insister, avec le docteur Edmond Sergent, sur l’oeuvre salvatrice accomplie en quelques lustres par l’admirable corps des Officiers des Affaires sahariennes et musulmanes – aux multiples fonctions municipales – et par celui éminent des médecins militaires. Cette oeuvre magnifique et exaltante constitue, pour la France, un titre imprescriptible de gloire. Mais cette oeuvre fut dure comme l’atteste la longue liste des médecins morts d’épidémie. Je ne peux terminer cet exposé sans souligner, à nouveau, qu’il s’agit d’une infime partie de l’oeuvre humanitaire accomplie par les 6 400 médecins, pharmaciens et 200 officiers d’administration de la coloniale, à travers les cinq continents. Véritables premiers médecins du monde et premiers médecins sans frontière, ils ont exercé leur sacerdoce avec passion et dévouement, dans la plus grande discrétion, depuis plus d’un siècle et dans des conditions très difficiles, souvent au péril de leur vie : 500 sont morts victimes du devoir.
 Le 21 juin 1962, dix jours avant que le drapeau
français soit définitivement amené en Algérie, et
à l’occasion de la remise de la médaille Manson à
Edmond Sergent, directeur de l’Institut Pasteur d’Alger,
Sir Georges Mac Robert, président de la Britannic
of tropical and royal society, devait déclarer : « Je
tiens à saisir cette opportunité pour rendre hommage
à la France qui a joué un rôle primordial dans les
progrès de la médecine tropicale dans les pays chauds
et plus particulièrement en Afrique. Nous devons
saluer les sacrifices accomplis par des générations de
Français en Algérie. Ils n’ont jamais cessé de travailler
à l’amélioration du sort de l’homme et des animaux
et l’Institut Pasteur d’Alger a brillé, comme un phare
au-dessus des ténèbres de l’Afrique ». Retenons, en
écho, la déclaration de M. Ferrât Abbas, premier
Président de la République provisoire algérienne : « la
France n’a pas colonisé l’Algérie, elle l’a fondée ».
Le 21 juin 1962, dix jours avant que le drapeau
français soit définitivement amené en Algérie, et
à l’occasion de la remise de la médaille Manson à
Edmond Sergent, directeur de l’Institut Pasteur d’Alger,
Sir Georges Mac Robert, président de la Britannic
of tropical and royal society, devait déclarer : « Je
tiens à saisir cette opportunité pour rendre hommage
à la France qui a joué un rôle primordial dans les
progrès de la médecine tropicale dans les pays chauds
et plus particulièrement en Afrique. Nous devons
saluer les sacrifices accomplis par des générations de
Français en Algérie. Ils n’ont jamais cessé de travailler
à l’amélioration du sort de l’homme et des animaux
et l’Institut Pasteur d’Alger a brillé, comme un phare
au-dessus des ténèbres de l’Afrique ». Retenons, en
écho, la déclaration de M. Ferrât Abbas, premier
Président de la République provisoire algérienne : « la
France n’a pas colonisé l’Algérie, elle l’a fondée ».
Fier du Service de santé des armées, de ses deux Écoles et de leurs devises, à Lyon, « pour la Patrie et l’Humanité », à Bordeaux, « sur mer et au-delà des mers, toujours au service des hommes », toutes deux désormais réunies à Bron, je tenais à rendre un vibrant hommage à notre Corps de santé et à tous ceux qui ont porté, au plus haut, l’humanisme de la France, souvent si dénigré, mais jamais égalé.
MC (ER) André SAVELLI